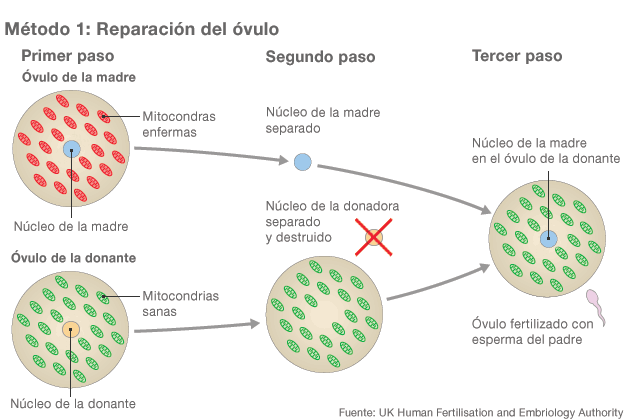
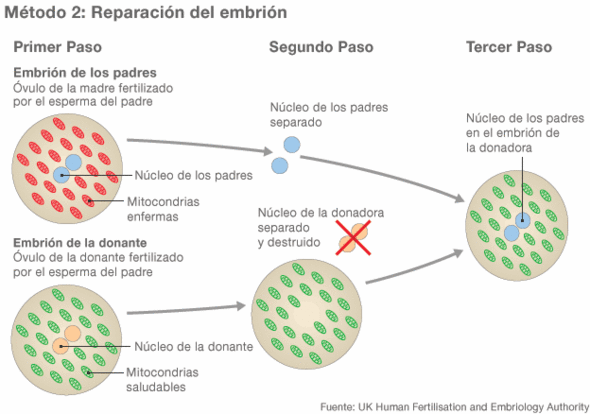
Candela Muñoz y Mª Eugenia Ossola
Síntomas
Se trata de una enfermedad multisistémica, esto
significa que el trastorno genético afecta
a varios órganos y puede producir un desarrollo
anormal de múltiples partes del cuerpo.
Por lo general, se ven comprometidos tanto el
sistema nervioso central como el periférico, el tracto gastrointestinal, el
sistema endocrino, el tejido vascular estriado o cardiaco, los sistemas
auditivo y visual entre otros; aunque en determinados casos afecta a un solo
órgano.
Aunque los síntomas del síndrome son muy variables,
los cuatro que componen el nombre son los más comunes, y son:
- Miopatía mitocondrial: disfunción muscular debido
al mal funcionamiento de las mitocondrias
- Encefalopatía: efectos sobre el cerebro
(convulsiones, dolores de cabeza, pérdida auditiva a corto plazo, discapacidad
en el aprendizaje, problemas de desarrollo…e incluso demencia)
- Acidosis láctica: acumulación de ácido láctico en
el cuerpo debido a la pobre producción de energía por parte de las
mitocondrias, con lo que se tiende a la fermentación láctica, lo que lleva a la
intolerancia al ejercicio y a la debilidad en las extremidades
- Episodios semejantes a apoplejías de hemiparesia
transitoria. Estos episodios suelen ser recurrentes y se asocian a la
alteración de la conciencia. Los efectos de los episodios irán deteriorando
gradualmente tanto las habilidades mentales como las motoras
Los primeros síntomas suelen aparecer entre los 2
y los 10 años de edad, y además suelen estar acompañados de otras
manifestaciones variables entre los pacientes y menores, como son:
- Migraña
- Vómitos
- Epilepsia
- Ataxia
-
Retinosis pigmentaria
- Cardiomiopatía
- Disfunción tubular renal proximal
No obstante, también es común que comience a
manifestarse en edades adultas, cuando se produce lo que se dice el “estallido”
sintomático.
Diagnóstico
El diagnóstico del síndrome se realiza si se
cumplen tres criterios:
1) El
individuo ha sufrido un derrame cerebral antes de los 40 años
2) El paciente tiene algún tipo de encefalopatía
(convulsiones, demencia, ambas cosas…)
3) El individuo tiene acidosis láctica o
irregular de fibras rojas (células musculares anormales, lo que se puede
apreciar en una biopsia muscular)
Las pruebas de ADN también se pueden realizar
para ver si una de las mutaciones genéticas conocidas en el síndrome está
presente.
Así,
para concluir el diagnóstico es necesario apoyarse en una serie de pruebas
clínicas que pueden ser las siguientes:
- Una resonancia magnética, en la cual se
pueden apreciar lesiones hipertensas en T2 (constante de tiempo que se utiliza
en la resonancia magnética y que se mide en milisegundos), especialmente entre
la sustancia gris y la blanca del encéfalo
- Una tomografía computarizada (TC), que
mostrará una atrofia cerebral o pérdida de parte de células del cerebro.
Además, se ve una evidente calcificación de los ganglios basales, que se
encargan del control del habla, el movimiento y la postura.
En ambas pruebas
se observa que las lesiones no se limitan a los territorios vasculares, y por
tanto los episodios agudos característicos no son apoplejías típicas.
- Con un análisis
de sangre se observa una acumulación anómala de lactato, que en cambio no es
anormal en el líquido cefalorraquídeo.
- También es
importante realizar una biopsia
muscular, que resultará anómala en el 85% de los casos. En ella se observan
lesiones de las fibras rojas rasgadas.
De igual manera,
el análisis de la actividad de la cadena respiratoria muscular puede revelar y
comprobar deficiencias no solo en el complejo O, sino además una deficiencia
combinada de los complejos I y IV.
- Todo esto se
puede completar con un estudio genético,
donde se puede llegar a identificar la mutación responsable del síndrome.
La comprobación genética
molecular para las mutaciones de ADN mitocondrial (mtDNA) asociadas con MELAS
están clínicamente disponibles. Normalmente pueden descubrirse mutaciones en
los leucocitos en sangre en los pacientes con MELAS típico; sin embargo, la
circunstancia "heteroplasmática" en los desórdenes de mtDNA pueden
producir una distribución variante del tejido del mtDNA mutado. Por lo tanto,
la mutación patogénica puede no detectarse en los leucocitos y sólo puede
descubrirse en otros tejidos, como el cultivo superficial de fibroblastos,
folículos del pelo, el sedimento urinario, o, más fiablemente, los músculos
esqueléticos.
También es
importante tener en cuenta que, al tratarse de una enfermedad que afecta al DNA
mitocondrial, no es fácil el asesoramiento genético debido a la heteroplasmia
(la proporción que se hereda es totalmente impredecible). Por tanto, la
heterogeneidad de las posibilidades en las proporciones de la mutación entre
los tejidos dificulta el diagnóstico prenatal.
Tratamiento
No se conoce ningún tratamiento
sistemático para la enfermedad MELAS, que es progresiva y fatal; sino que los
síntomas se tratan de manera individual.
La pérdida auditiva se trata mediante
un implante coclear, las convulsiones responden a terapias anti convulsivas tradicionales,
y para la diabetes se siguen dietas específicas y terapia con insulina.
Los tratamientos que hoy en día se usan
buscan modificar el proceso de la enfermedad y se dividen en tres grupos:
·
Agentes
farmacológicos y nutricionales.
·
Modificación de macronutrientes
en el régimen dietético (el cual incluye suplementos como vitaminas y
cofactores).
·
Tratamiento por medio
del ejercicios.
En
el primero, los agentes farmacológicos se utilizan como antioxidantes: como la
coenzima Q10, la idebenona, la vitamina C, la vitamina E y la menadiona.
También, hay medicamentos que mejoran la acidosis láctica de manera específica,
entre ellos encontramos el dicloroacetato y la dimetilglicina, medicamentos que
corrigen deficiencias bioquímicas secundarias, como la carnitina y la creatina,
cofactores para la cadena respiratoria como la nicotinamida, la tiamina, el
succinato y hormonas como los corticoesteroides y la somatotropina.
En el tratamiento por medio de
ejercicios, el más común es el entrenamiento de resistencia, el cual se ha
demostrado que logra aumentar la capacidad de trabajo y la capacidad oxidativa
en pacientes con este tipo de síndrome.